我是阿明醫師,在麻醉科待了超過十年。每天,我穿梭在手術室和那個家屬看不見,卻至關重要的地方——全身麻醉恢復室(Post-Anesthesia Care Unit, PACU)。很多人以為手術結束,被推出來就沒事了,其實從麻醉中甦醒,是另一個需要嚴密監控的醫療階段。這篇文章,我想用最白話的方式,帶你了解這個神秘空間在做什麼,以及身為病人或家屬,你該知道和準備的事。
想像一下,你的大腦被強制關機了幾小時,現在要重新開機,身體各個機能要逐一上線。這個過程可能很平順,也可能出現各種小狀況。恢復室的存在,就是用專業的設備和人力,確保你的「重開機」過程安全、舒適。
📋 快速導覽:你可以從這裡開始
恢復室不是休息室,而是高階監護站
首先打破一個迷思:恢復室不是讓病人「睡到自然醒」的地方。它是一個高度監控的過渡性加護單位。病人從手術室轉到普通病房或回家前,必須在這裡達到穩定的生理狀態。
這裡的護理師和麻醉醫師,眼睛緊盯著的不只是點滴有沒有打完,而是至少五六台螢幕上的數據:心跳、血氧、血壓、呼吸頻率、心電圖波形。每個床邊都配備了急救設備,從氧氣、抽痰機到急救藥車,一應俱全。環境通常保持明亮,溫度偏低(避免細菌滋生,也有助於讓病人甦醒),並不會是讓你舒服沉睡的環境。
一個內行人才知道的細節: 很多家屬會問「為什麼不能進去陪?」除了感染控制,主要原因是家人的出現,有時反而會干擾專業判斷。病人可能在半夢半醒間躁動,家人一心疼去安撫,可能壓到點滴管或監測線。護理師一句專業指令,可能比家人的十句安慰更有效。這不是冷酷,是分工。
門關起來後,裡面到底在做什麼?
病人被送進恢復室後,會經歷一套標準作業流程(SOP)。我用一個時間軸來解釋:
第一個5分鐘(交接與連接): 手術團隊和麻醉團隊會向恢復室護理師詳細交接,包括手術方式、麻醉用了哪些藥、術中有無特殊狀況、出血量、輸液量等。同時,護理師會快速將病人連接上所有監測儀器,確認生命徵象穩定。
甦醒期(15分鐘到2小時不等): 這是核心階段。麻醉藥物會逐漸代謝,病人會開始有自主呼吸,然後慢慢恢復意識。護理師會不斷輕聲呼喚病人的名字,給簡單指令(「阿伯,手舉起來一下」、「深呼吸」),評估神經反應。疼痛控制也會在這時開始,根據病人反應給予適當的止痛藥。
穩定觀察期: 等病人完全清醒,生命徵象穩定,就要評估是否符合「出室標準」。這不是憑感覺,而是有具體評分系統,最常用的是「Aldrete Score」,會從活動力、呼吸、循環、意識、血氧五個方面打分數。
| 評估項目 | 2分(滿分) | 1分 | 0分 |
|---|---|---|---|
| 活動力 | 能自主活動四肢 | 僅能活動兩肢 | 無法活動 |
| 呼吸 | 能深呼吸、咳嗽 | 呼吸淺、呼吸困難 | 無自主呼吸 |
| 循環(血壓) | 與麻醉前相差20%以內 | 相差20%-50% | 相差50%以上 |
| 意識 | 完全清醒 | 叫會醒 | 無反應 |
| 血氧濃度 | 吸空氣下 > 92% | 需氧氣才能 > 90% | 即使給氧仍 |
通常總分達到9分以上(滿分10分),且沒有嚴重噁心嘔吐或劇烈疼痛,才會考慮讓病人離開恢復室。這套系統化的評估,遠比「看起來醒了」要嚴謹得多。
家屬等待完全指南:從焦慮到安心
我知道家屬在門外等待最是煎熬。手機快被滑爛了,每五分鐘就看一次門有沒有開。與其乾等,你可以做幾件更有用的事:
- 確認聯絡方式暢通: 護理師有時會打電話到手術同意書上留的手機,詢問病史細節或告知狀況。請保持手機暢通,並避免離開醫院。
- 準備好病人後續用品: 像是乾淨衣物、眼鏡、假牙(等病人完全清醒再戴)。如果是腹腔手術,可以詢問護理師是否需要自備束腹帶。
- 別再問「還要多久?」: 這是恢復室護理師最常被問,也最難回答的問題。甦醒時間因人而異,也因麻醉藥物、手術時間長短、病人年齡與代謝能力而不同。問了只會增加彼此的壓力。
真正該關注的,是當醫師或護理師出來解釋時,你該問什麼?我建議聚焦在「現況」與「後續」:
「病人現在醒了嗎?生命徵象穩定嗎?」
「有說傷口很痛,或很想吐嗎?」
「等一下回病房,有什麼需要我們特別注意或幫忙的?」(例如:要鼓勵咳嗽、注意某個點滴的速度)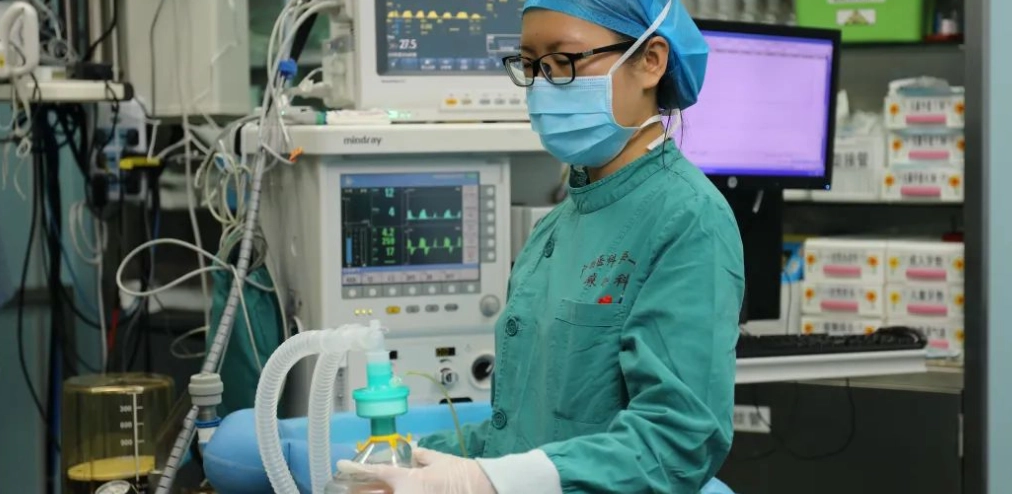
甦醒時常見狀況與處理方式
在恢復室裡,我們最常處理的就這幾件事:
1. 低體溫與發抖
手術室低溫、體表消毒、輸液、麻醉藥物都會導致體溫下降。身體會透過發抖產熱。這不是冷,是生理反應。我們會用加溫毯(一種吹出暖風的被子)幫病人保暖,通常半小時內會改善。
2. 疼痛
「先止痛,等痛了再處理就慢了。」這是我們的原則。我們會根據手術類型、病人反應,給予靜脈止痛藥。病人越早表達疼痛(用數字或表情量表),我們越能精準給藥。忍痛不會讓你更勇敢,只會讓血壓升高、影響恢復。
3. 噁心嘔吐
這是全身麻醉最常見的副作用之一,女性、非吸菸者、有暈車史的人風險更高。我們會預先給予止吐藥預防。如果發生了,除了給藥,會讓病人側躺,避免吸入嘔吐物導致肺炎。
4. 喉嚨痛或聲音沙啞
為了維持你麻醉中的呼吸,我們會放置氣管內管或喉罩。這可能造成喉部輕微摩擦損傷,通常一兩天內會自行緩解。多喝溫涼開水有幫助,但術後須遵從禁食指示時除外。
如何讓自己或家人恢復得更快更好?
這部分牽涉到現在很熱門的「ERAS(加速術後恢復)」概念。很多事在進手術房前就開始了:
- 術前: 戒菸(至少兩週)、均衡營養(特別是蛋白質)、適當運動增加心肺功能。跟麻醉醫師誠實告知所有用藥史,尤其是保健食品(如銀杏、魚油可能影響凝血)。
- 術後在恢復室: 配合護理師的指令做深呼吸、咳嗽(如果手術允許)。這能幫助擴張肺部,預防肺塌積和肺炎。痛就要說,不要硬撐。
- 回到病房後: 在醫護指導下,儘早下床活動。從床邊坐、站,到慢慢走。早期活動能大幅減少血栓、腸沾黏、肺炎等併發症。這可能是最重要的一條建議。
麻醉醫師的真心話 FAQ
全身麻醉恢復室,是現代醫療安全網中精密的一環。它用專業與科技,承接從無意識到清醒的脆弱過渡。了解它,不是為了增加恐懼,而是為了減少未知帶來的焦慮。無論你是即將接受手術的病人,或是在門外守候的家屬,希望這篇文章能讓你多一份準備,多一份安心。
記住,安全甦醒,才是手術真正成功的句點。